TRAUMA
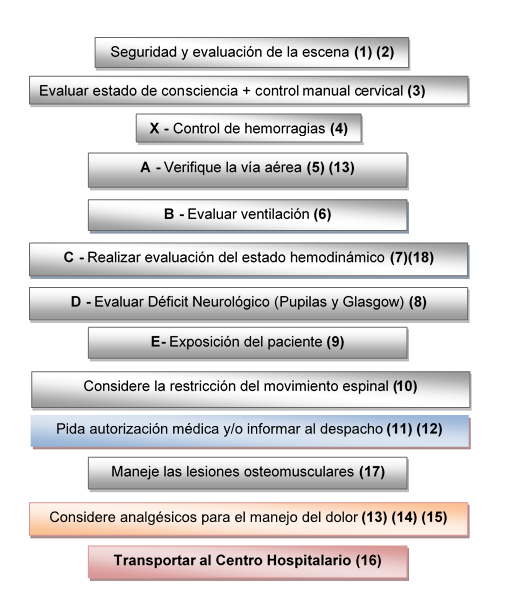
Consideraciones generales:
(1) Revalúe constantemente si la escena es segura o se torna hostil.
(2) Si son múltiples víctimas, para priorizar la atención, activar el sistema de comando incidente, utilice el sistema de Triage START para pacientes adultos y el JUMPSTART para pacientes pediátricos.
(3) Al realizar la evaluación inicial es necesario siempre vigilar el manejo de la columna cervical y el estado de consciencia. Ante la presencia de trauma se debe alinear la columna cervical y colocar férula cervical; siempre y cuando no exista algún tipo de resistencia al movimiento, aumento del dolor, espasmo de los músculos del cuello, inicio o aumento de un déficit neurológico como entumecimiento, parestesias o pérdida de la capacidad motora, compromiso de la vía aérea o la ventilación.
(4) En caso de hemorragia exanguinante en tronco, cabeza y cuello, controlar con presión directa y/o empaquetamiento de herida según sea necesario. A nivel de las extremidades, usar torniquete como primera opción, colocándolo tan proximal al tronco como sea posible, o presión directa y/o empaquetamiento de herida en caso de no contar con torniquete.
(5) Si la vía aérea está comprometida, se debe despejar con métodos manuales y/o succión. De no mantenerse permeable la vía aérea utilizar dispositivos como cánula orofaríngea o nasofaríngea, intubación endotraqueal o dispositivos supraglóticos.
- Se recomienda intubar dentro de la Ambulancia, excepto en pacientes atrapados o si la ambulancia está lejos de la escena.
(6) En caso de no poder mantener ventilación eficaz, utilizar dispositivos avanzados de la vía aérea. Se debe proporcionar ventilación con dispositivo bolsa válvula mascarilla conectado a su fuente de oxígeno.
- En presencia de Neumotórax Simple con herida abierta, colocar un envoltorio plástico estéril o gasas vaselinadas sobre la herida, con vendaje de tres lados sellados, dejando la parte inferior abierta para efecto de válvula.
- En presencia de Neumotórax a Tensión, realizar la descompresión del tórax afectado, colocando un catéter de gran calibre en la línea media clavicular segundo espacio intercostal sobre la tercera costilla o en el quinto espacio intercostal sobre la línea axilar anterior, con un dispositivo que realice el vacío.
(7) De ser posible 2 accesos venosos periféricos con catéter N°14 G, o el tamaño más grande de acuerdo al tipo de paciente y su contextura.
- Realizar reanimación hipotensiva continúa dependiendo de la presión sanguínea, para mantener valores entre 80-90mmHg.
- Debe administrarse con extremo cuidado en pacientes que sufren trauma abdominal, torácico y/o quemaduras.
- No realizar reanimación hipotensiva en pacientes ancianos, secuelas de ECV, Hipertensión Arterial.
- En pacientes pediátricos, el tratamiento con líquidos para la reanimación inicial con cristaloides isotónicos es de 20ml/kg, máximo 2 bolos.
- Sospechar y Descartar Taponamiento Cardíaco.
- Signos de hemorragia interna: abdomen en tabla, dolor a la palpación en abdomen anterior/posterior, equimosis, disminución o ausencia de ruidos hidroaéreos.
- En caso de trauma craneoencefálico y lesión de la médula espinal, que curse con hipotensión por hemorragia, debe recibir apoyo más intensivo con líquidos o vasopresores para mantener una presión arterial sistólica al menos de 110mmHg, utilizar Solución Salina Normal o Lactato de Ringer.
- No se recomienda usar Solución de Dextrosa, al menos que tenga Hipoglucemia.
- Evisceración: No intente devolver los tejidos a la cavidad abdominal. Cubrir con gasas estériles húmedas con solución salina normal y vendaje no opresivo.
(8) Si la Escala de Coma de Glasgow es ≤ 8, manejo avanzado de la vía aérea
- Descartar Hipoglucemia.
- Considerar Midazolam 0.1 – 0.3mg/kg IV o Diazepam 5 – 10mg IV en pacientes combativos.
- Diazepam a 0.2-0.5mg/kg IV/IM/IO, para pacientes pediátricos.
(9) Evitar la Hipotermia durante la exposición. Cubrir el cuerpo del paciente nuevamente, solo exponga las partes más severamente lesionadas
- Objetos empalados: inmovilizar el objeto al cuerpo del paciente y no extraer.
(10) La colocación de los dispositivos para restricción del movimiento espinal (férula espinal, camilla tipo cuchara, otros) se debe realizar, una vez se determina, que el paciente requiere de este dispositivo durante la evaluación primaria realizada en la escena.
(11) En ausencia de comunicación con el médico informar al despacho del manejo de la situación (horas de los eventos, medicamentos utilizados, maniobras invasivas).
(12) En las áreas donde no haya cobertura de señal telefónica ni vía radio, debe proceder con el protocolo adecuado a la situación, documentar y/o comunicar al médico del despacho en cuanto se tenga comunicación.
Consideraciones en la administración de medicamentos:
(13) Ketamina:
- Para IET: 1 – 2mg/kg IV/IO en adulto.
- Para analgesia: 0.1 a 0.3mg/kg IV o 50-75mg IM.
- Considere aplicar una dosis adicional equivalente a 1/3 del volumen de la primera dosis, si hubiera necesidad de reintentar la intubación.
- Se puede considerar el uso de 5mg/kg IM, el efecto comenzará después de 3 – 5 minutos.
- Después de efectuar la intubación es recomendado administrar Midazolam (0.1 – 0.3mg/kg IV)
- No se recomienda el uso de Ketamina en Trauma Craneoencefálico.
(14) Morfina:
- Dosis de 2 a 4mg IV/IM, hasta una dosis máxima de 15mg.
- Si no hay contraindicaciones utilice Dimenhidrinato 50mg en caso de presentar efectos secundarios al uso de la morfina.
- Se deberá tener precaución al administrar Morfina con presión sistólica por debajo de 90mmHg.
(15) Tramadol:
- Dosis de 1mg/kg. Considere el uso Dimenhidrinato 50mg en caso de presentar efectos secundarios al Tramadol. Para analgesia en pacientes pediátricos, diríjase al protocolo correspondiente del manejo del dolor.
Transporte del paciente
(16) Durante el transporte al centro hospitalario, conecte el monitor cardíaco al paciente, considere infusiones periféricas y controle los signos positivos de lesiones específicas. Evalúe Escala de Coma de Glasgow.
(17) Lesiones osteomusculares:
- En caso de fracturas o lesiones de tejidos blandos inmovilice la extremidad y verifique pulsos periféricos. En fracturas expuestas limpie con abundante solución y cubra con gasas estériles.
- Paciente con síndrome de aplastamiento inicie infusión de Solución salina normal a velocidad de 1500cc/hr (25 cc/min) antes de ser liberada la extremidad.
- Pacientes con amputación, limpie la zona con solución de Lactato de Ringer y envuelva en gasa estéril humedecida la parte amputada y coloque dentro de una bolsa de plástico o recipiente. Luego coloque las bolsas o recipiente sobre hielo.
(18) Ácido Tranexámico: Administrar 1g IV, durante 10 minutos en 100 ml de SF al 0.9%, en caso de que el paciente necesite transfusión sanguínea (shock hemorrágico, una o más amputaciones importantes, trauma penetrante en el torso o evidencia de hemorragia grave) o si la victima tiene signos o síntomas de lesión cerebral traumática significativa o tiene alteración mental asociada a lesiones por explosión o trauma contundente.
- Administrar segunda dosis de 1g IV durante 8 horas en caso de haber completado la reanimación inicial con fluidos.
- Contraindicado en pacientes con hipersensibilidad, hematuria, Insuficiencia renal grave, antecedentes de trombosis venosa, sospecha de hemorragia subaracnoidea, historia de coagulopatía.
Reanimación Cardiopulmonar en Trauma
(1) Para los pacientes que sufren un paro cardiorrespiratorio traumático, se puede considerar no iniciar la reanimación bajo estos criterios:
- Presencia de una lesión mortalmente evidente (decapitación, materia cerebral expuesta) o cuando exista evidencia de irreversibilidad (lividez dependiente, rigor mortis o descomposición).
- Para víctimas de trauma contuso, los esfuerzos de reanimación pueden limitarse si el paciente no tiene pulso, está apneico y sin actividad electrocardiográfica organizada al arribo de los proveedores de atención prehospitalaria.
- Para víctimas de traumatismos penetrantes, los esfuerzos de reanimación pueden denegarse si el paciente no tiene pulso, está apneico y no hay otros signos de vida (no reflejos pupilares, no movimiento espontáneo, no actividad electrocardiográfica organizada) al arribo de los proveedores prehospitalarios.
(2) Se deben tomar todas las medidas necesarias para realizar una valoración completa de la víctima, a la hora de decidir no realizar maniobra de reanimación y debe estar justificable.
(3) Las víctimas de ahogamiento, descargas de relámpagos o hipotermia, así como pacientes pediátricas o embarazadas, merecen consideración especial antes de denegar el iniciar o terminar las maniobras.
El Soporte prehospitalario de trauma para la vida, proporciona las siguientes recomendaciones para no iniciar la reanimación en paro cardiorrespiratorio traumático y para terminar la reanimación:
| Consideración | Presentación | Recomendación |
| La muerte es el pronóstico más probable incluso cuando se inicia la reanimación. | * El paciente no tiene pulso, está apneico, carece de actividad EKG organizada y no tiene movimiento espontáneo o reflejos pupilares. | * No iniciar reanimación cardiopulmonar. |
| Las lesiones presentes no son compatibles con la vida. | * Decapitación * Separación traumática del torso (hemicorporectomía) | * No iniciar reanimación cardiopulmonar |
| Existe evidencia de paro cardíaco prolongado. | * Rigor mortis * Lividez dependiente Evidencia de descomposición | * No iniciar reanimación cardiopulmonar |
| Existe evidencia de una causa no traumática del paro (ptes. cuya sospecha de que el evento traumático fue resultado de un paro cardíaco o condición precedente) | * Daño vehicular menor con un paciente que parece no lesionado * Una caída desde una altura no significativa sin evidencia de lesiones graves. | * Iniciar la reanimación cardiopulmonar |
Consideraciones para terminar la reanimación en caso de paro cardíaco traumático
| Consideración | Presentación | Recomendación |
| Signos de vida presentes | * Presenta ventilaciones espontáneas, movimiento, pulso o presión arterial medible. | * No terminar reanimación. |
| AESP con actividad EKG organizada | * AESP de complejo estrecho con frecuencia normal o elevada (más probable que sobreviva) * AESP de complejo ancho y lento (menos probable que sobreviva) | * No terminar reanimación. |
| El paciente puede beneficiarse de TDE | * Trauma torácico penetrante con signos evidente de vida. * AESP de complejo estrecho con frecuencia normal o elevada en EKG. | * No terminar reanimación |
| El paciente avanza hacia actividad EKG menos favorable a pesar de RCP efectiva | * AESP de complejo estrecho con frecuencia normal que evoluciona en una AESP de complejo ancho con una frecuencia baja. | * Considerar terminar reanimación. |
| La duración de la reanimación es consistente en pobre prognosis | * Por lo general se acepta que no sea mayor que 15min. * Ciertas consideraciones de pacientes pueden extender esta duración de 15 minutos. | * Considerar terminar reanimación |