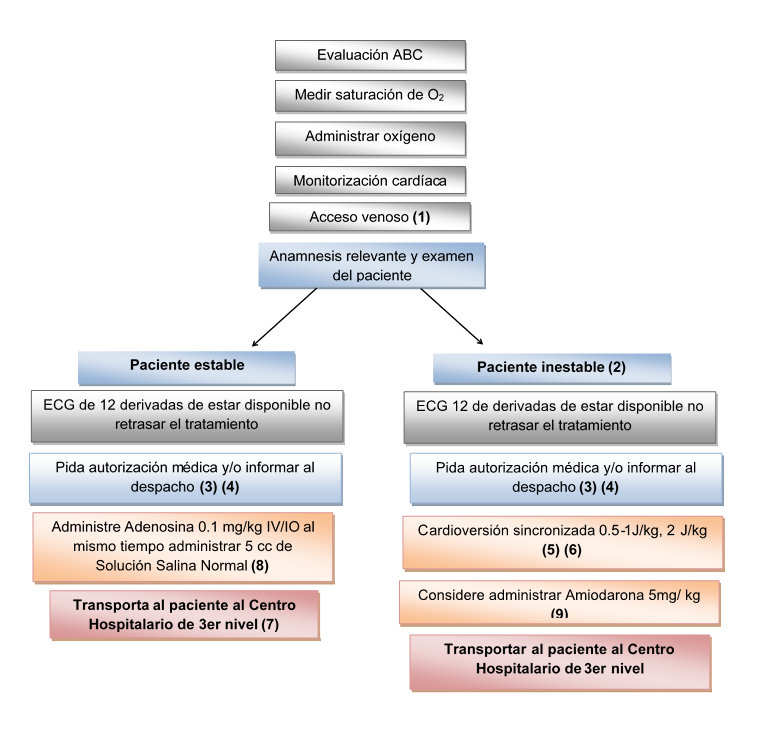
TAQUICARDIA DE COMPLEJO ANCHO (> 0.09) CON PULSO
Consideraciones generales
(1) Si no se logra un acceso intravenoso (3 intentos), realizar un acceso intraóseo.
(2) Con evidencia de compromiso cardiovascular (estado mental alterado, signos de shock, hipotensión).
(3) En ausencia de comunicación con el médico informar al despacho del manejo de la situación (horas de los eventos, medicamentos utilizados, maniobras invasivas realizadas).
(4) En las áreas donde no haya cobertura de señal telefónica ni vía radio, debe proceder con el protocolo adecuado a la situación, documentar y/o comunicar al médico del despacho en cuanto se tenga comunicación.
(5) Deben suministrarse sedantes siempre y cuando no atrasen la aplicación del choque eléctrico Midazolam 0.1 – 0.3mg/kg IV/IO dosis máxima 10mg o Diazepam 0.2 – 0.3mg/kg IV/IO dosis máxima 10mg, Ketamina 1 – 2mg/kg IV/IO.
(6) Si no hay posibilidades de aplicar un choque eléctrico sincronizado, aplique un choque no sincronizado. Seleccione la dosis de energía inicial 0.5-1 J/Kg, dosis siguientes de 2 J/Kg.
(7) Paciente estable que no responde al tratamiento farmacológico: Se recomienda consultar con un cardiólogo pediátrico u otro proveedor experto si persiste la taquicardia.
Consideraciones en la administración de medicamentos
(8) Adenosina:
- Considere el uso si el ritmo es regular y QRS monomórfica.
- Bolos rápidos IV/IO 0.1mg/kg (máximo 6mg). Segunda dosis de 0.2mg/kg (máximo 12mg), 1 – 2 minutos después de la primera dosis.
- Se pasa de 5 a 10cc de bolo de SSN inmediatamente colocado el medicamento.
(9) Amiodarona:
- Dosis de 5mg/kg para pasar en 20 a 60 minutos, dosis única máxima de 300mg. Se recomienda consultar con un cardiólogo pediátrico u otro experto proveedor.
NOTA: En caso de evidenciar Torsade de Pointes colocar sulfato de magnesio a dosis de 25 a 50mg/kg, dosis máxima 2g, para administrar durante 10 – 20 minutos en pacientes con pulso.