MANEJO DEL RECIÉN NACIDO / REANIMACIÓN NEONATAL
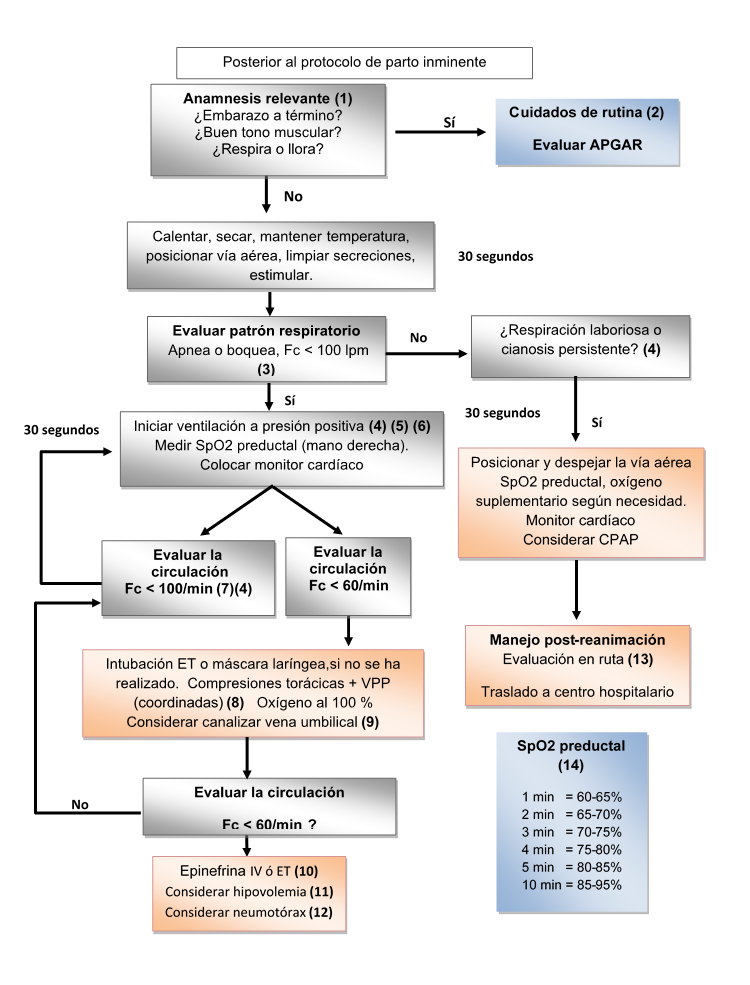
Consideraciones generales:
(1) Informar al Médico y/o reportar al despacho
- En ausencia de comunicación con el médico informar al despacho del manejo de la situación (horas de los eventos, medicamentos utilizados, maniobras invasivas).
- En las áreas donde no haya cobertura de señal telefónica ni vía radio, debe proceder con el protocolo adecuado a la situación, documentar y/o comunicar al médico del despacho en cuanto se tenga comunicación.
(2) Secar, calentar y mantener temperatura, posicionar la vía aérea, limpiar secreciones (de ser necesario), evaluación en ruta.
(3) Si la Fc es < 60/min desde el inicio de la reanimación, se debe dar 1 minuto de ventilación y oxigenación efectivas, antes de iniciar las compresiones.
(4) Aplique los pasos correctivos de la ventilación y succión en caso de ser necesario. Intubación ET /máscara laríngea. Manejo de secreciones meconiales durante la ventilación.
(5) Las evaluaciones del pulso se realizan cada 30 segundos, para verificar la eficacia de las ventilaciones y considerar otras intervenciones.
(6) En este punto se cumple el llamado Minuto Dorado: las ventilaciones a presión positiva deben haberse iniciado antes del primer minuto de nacido.
(7) Si la FC es ≥ 100/min, pase a cuidados post-reanimación.
(8) Ciclos de 3 compresiones y una ventilación (3:1), realizando cada ciclo en 2 segundos. Se efectúan 30 ciclos (90 compresiones, 30 ventilaciones) antes de comprobar el pulso nuevamente (se revalúa pulso cada minuto).
(9) Canalizar vena umbilical con catéter diseñado para tal fin, o con uno convencional en caso de no contar con catéter umbilical.
(10) Adrenalina 0.01 – 0.03mg/kg de solución 1: 10 000 + 0.5 – 1cc SSN de arrastre ó ET 0.05 – 0.1mg/kg (no requiere bolo de arrastre).
(11) SSN como expansor de volumen a dosis de 10 cc/kg de peso. Se puede considerar una segunda dosis. De haberse documentado grandes pérdidas de volumen podría tomarse en cuenta una tercera dosis.
(12) Insertar aguja calibre 18G ó 20G, en el Hemitórax afectado, en el 2do espacio intercostal, línea media clavicular, justo por encima de la tercera costilla o en el 5to espacio intercostal, línea axilar anterior.
(13) Realice los cuidados post-reanimación:
- Si el paciente está intubado y mantiene una buena oxigenación con ventilación bolsa válvula mascarilla, continúe las ventilaciones a razón de 1 ventilación por segundo.
- Se puede considerar el uso del ventilador mecánico con los siguientes parámetros:
- Modo ventilatorio a programar
- PLV / (VC/AC o VC/SIMV)
- Parámetros Fr 40 – 60
- PEEP 3 – 7 cm H2O
- Tiempo de inspiración: 0.25-0.35 seg.
- PIP 20-25 cm H2O en pretérmino y de 25- 30 cm H2O a término
- Trigger de flujo de 1.0 L por minuto
- Volumen Corriente de 4cc a 6cc por Kg.
- Modo ventilatorio a programar
- Administre bolos de 10ml/kg durante 5 – 10 minutos ante sospecha de hipovolemia.
- Ante sospecha de hipoglucemia coloque 0.2g / kg IV/IO de dextrosa al 10%.
(14) La reanimación neonatal inicia al 21 % de FiO2 (aire ambiente), ajustar FiO2 si la saturación no concuerda con la tabla de valores preductales esperado. Si se inicia RCP se debe administrar 100% FiO2 durante la reanimación con compresiones y ventilaciones.
- Debe intubarse, si es posible, antes de iniciar la RCP.